# Déclenchement avec ballonnet, comment ça se passe ?
Le déclenchement artificiel du travail concerne aujourd’hui près d’une grossesse sur quatre en France, selon les dernières données de l’Enquête Nationale Périnatale. Parmi les différentes méthodes disponibles pour préparer le col utérin et initier le travail, le ballonnet cervical s’impose progressivement comme une alternative mécanique aux approches pharmacologiques traditionnelles. Cette technique, parfois méconnue des futures mamans, repose sur un principe simple mais efficace : exercer une pression douce et progressive sur le col de l’utérus pour favoriser sa maturation et son ouverture naturelle. Contrairement aux méthodes médicamenteuses qui utilisent des hormones de synthèse, le ballonnet agit de manière purement physique, ce qui présente des avantages considérables en termes de sécurité et de réversibilité. Comprendre précisément comment se déroule cette procédure, quelles sont ses indications et ses limites permet d’aborder cette étape avec davantage de sérénité et de confiance.
Qu’est-ce que le déclenchement par ballonnet de foley en obstétrique
Le déclenchement par ballonnet représente une approche mécanique de maturation cervicale qui s’inscrit dans l’arsenal thérapeutique moderne de l’obstétrique. Cette méthode utilise un dispositif médical spécifiquement conçu pour préparer le col de l’utérus lorsqu’il n’est pas encore favorable à un accouchement spontané. Le principe repose sur l’insertion d’un cathéter souple muni d’un ou plusieurs ballonnets gonflables qui, une fois positionnés au niveau du col, exercent une pression mécanique continue favorisant les modifications physiologiques nécessaires au déclenchement du travail.
Historiquement, le cathéter de Foley, initialement développé pour le drainage vésical, a été adapté à l’usage obstétrical dès les années 1960. Aujourd’hui, cette technique bénéficie d’une reconnaissance croissante de la part des sociétés savantes internationales, notamment grâce aux publications dans des revues de référence comme JAMA et aux méta-analyses Cochrane qui ont démontré son efficacité comparable aux prostaglandines avec un profil de sécurité souvent supérieur. L’utilisation du ballonnet s’intègre parfaitement dans une démarche obstétricale respectueuse de la physiologie, tout en répondant aux impératifs de sécurité lorsqu’un déclenchement devient médicalement nécessaire.
Mécanisme d’action du cathéter à ballonnet sur le col utérin
Le mécanisme d’action du ballonnet cervical repose sur plusieurs phénomènes physiologiques complémentaires. Lorsque le dispositif est gonflé avec du sérum physiologique stérile, il exerce une pression mécanique directe sur l’orifice interne et externe du col utérin. Cette pression stimule la production locale de prostaglandines endogènes, des hormones naturellement impliquées dans le processus de maturation cervicale et le déclenchement du travail. Le ballonnet provoque également un décollement partiel des membranes amniotiques de la paroi utérine inférieure, renforçant ainsi la libération de ces médiateurs biologiques.
La distension mécanique du col favorise son ramollissement progressif, son raccourcissement (effacement) et son ouverture (dilatation). Ces modifications structurelles du tissu cervical résultent de la réorganisation des fibres de collagène et de l’augmentation de la vascularisation locale. Contrairement aux approches pharmacologiques
Contrairement aux approches pharmacologiques, cette action reste strictement locale : aucune hormone de synthèse n’est administrée, ce qui limite le risque d’hyperstimulation utérine. En pratique, on pourrait comparer le ballonnet à une cale placée dans une porte encore fermée : il ne force pas brutalement l’ouverture, mais maintient une pression constante qui assouplit peu à peu les charnières, jusqu’à ce que la porte puisse s’ouvrir d’elle‑même sous l’effet des forces naturelles du travail.
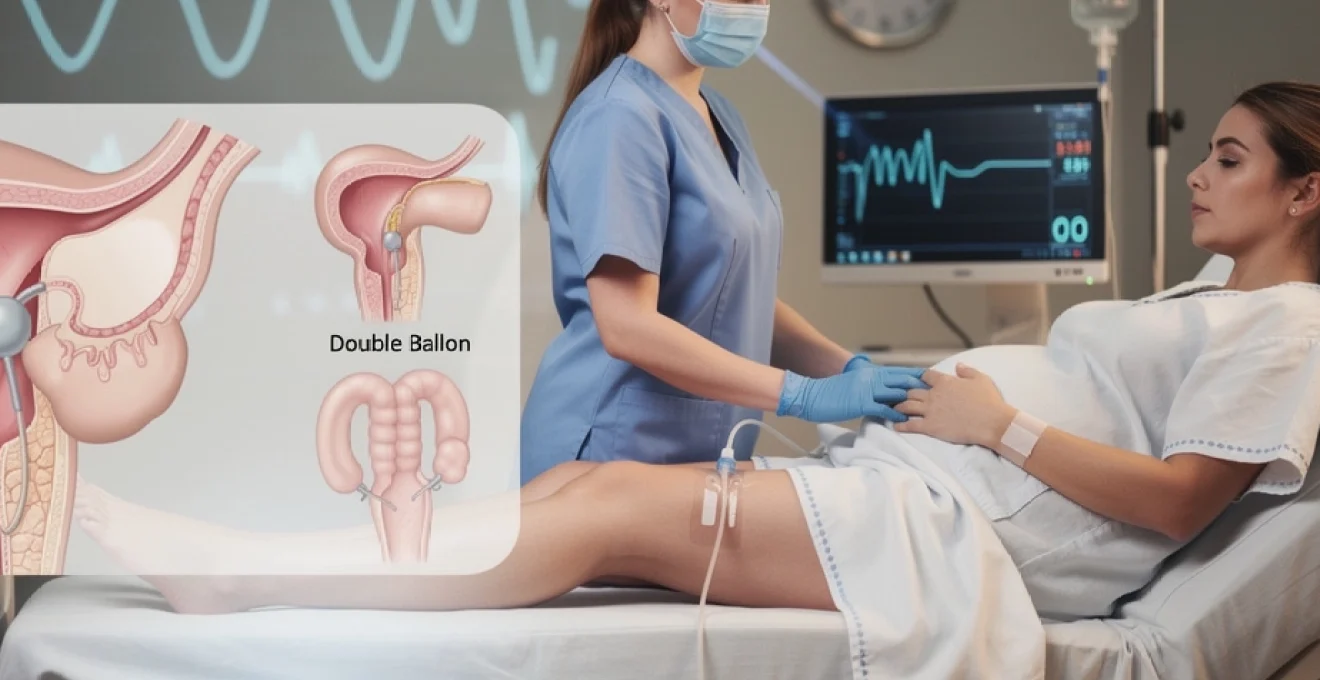
Distinction entre ballonnet simple et ballonnet double (cook cervical ripening balloon)
En obstétrique, on distingue principalement deux types de dispositifs de déclenchement par ballonnet : le ballonnet simple (souvent un cathéter de Foley détourné de son usage urologique) et le ballonnet double, représenté par le dispositif Cook Cervical Ripening Balloon. Le ballonnet simple comporte un seul ballon, positionné au‑delà de l’orifice interne du col, dans le segment inférieur de l’utérus. Il est généralement gonflé avec 30 à 50 ml de sérum physiologique stérile.
Le ballonnet double, lui, possède deux ballons distincts : l’un côté utérin, l’autre côté vaginal. Une fois gonflés (environ 40 ml chacun selon les protocoles), ils « enserrent » littéralement le col, comme pris entre deux coussins. Cette configuration permet une répartition plus homogène de la pression sur toute la zone cervicale, ce qui peut améliorer la maturation dans certains contextes, notamment lorsque le col est très long et postérieur.
En pratique clinique, le choix entre ballonnet simple et ballonnet double dépend de plusieurs facteurs : habitudes de la maternité, coût du matériel, expérience de l’équipe et caractéristiques du col. Les études n’ont pas montré de supériorité majeure et systématique d’un type sur l’autre en termes de taux d’accouchement par voie basse, mais le ballonnet double est parfois privilégié chez les patientes au col particulièrement défavorable ou en cas d’utérus cicatriciel, pour un contrôle plus fin de la pression exercée.
Indications médicales du déclenchement mécanique par ballonnet
Le déclenchement mécanique par ballonnet n’est jamais proposé au hasard : il répond à des indications médicales précises, lorsque la poursuite de la grossesse expose la mère ou le fœtus à un risque supérieur à celui d’une naissance planifiée. L’une des situations les plus fréquentes est le dépassement de terme, généralement au‑delà de 41 semaines d’aménorrhée, moment où les recommandations de la HAS et du CNGOF suggèrent de ne plus prolonger la grossesse sans surveillance et stratégie de déclenchement.
Le ballonnet est également indiqué lorsque l’on doit déclencher la naissance alors que le col est jugé « défavorable » (score de Bishop bas), par exemple en cas de hypertension artérielle gravidique ou pré‑éclampsie, de diabète gestationnel mal équilibré, de retard de croissance intra‑utérin (RCIU) ou encore de certaines anomalies du liquide amniotique. Dans ces contextes, l’objectif est de préparer en douceur un col fermé, long et tonique, afin d’augmenter les chances d’accouchement par voie basse.
Une autre indication fréquente du déclenchement par ballonnet est la présence d’un utérus cicatriciel (notamment après césarienne). Les méthodes purement mécaniques permettent de limiter la dose d’agents utérotoniques et donc de réduire le risque de rupture utérine. Enfin, le ballonnet peut être proposé après une rupture prématurée des membranes à terme, lorsque le col est peu modifié et que l’on souhaite favoriser la mise en travail tout en limitant l’exposition aux prostaglandines.
Contre-indications absolues et relatives de la pose du ballonnet
Comme toute procédure obstétricale, la pose d’un ballonnet de Foley ou d’un ballonnet double obéit à des contre‑indications qu’il est indispensable de respecter pour garantir la sécurité materno‑fœtale. Les contre‑indications dites absolues regroupent les situations où toute tentative d’accouchement par voie basse est proscrite : placenta prævia recouvrant l’orifice interne du col, vasa prævia, placenta accreta/percreta, présentation transversale irréductible ou suspicion de disproportion fœto‑pelvienne majeure nécessitant d’emblée une césarienne.
Les contre‑indications relatives concernent des contextes où le ballonnet doit être utilisé avec prudence, voire évité selon les protocoles locaux : infection génitale évolutive, saignements inexpliqués, hydramnios important, anomalies sévères du rythme cardiaque fœtal sur le monitoring initial, ou encore certaines grossesses multiples. Dans ces cas, l’équipe évalue soigneusement le rapport bénéfices/risques et peut privilégier d’autres méthodes d’induction ou une extraction par césarienne.
Il existe enfin des situations particulières, comme la rupture déjà ancienne de la poche des eaux avec col très défavorable, où certaines équipes préfèrent éviter les dispositifs mécaniques au profit de protocoles médicamenteux sous stricte surveillance. Vous l’aurez compris : avant toute pose de ballonnet cervical, un bilan complet est réalisé pour vérifier que rien ne s’oppose à cette stratégie de déclenchement mécanique.
Protocole de pose du cathéter à ballonnet cervical étape par étape
Examen préalable du score de bishop avant insertion
Avant de décider d’un déclenchement avec ballonnet, l’équipe commence systématiquement par évaluer le score de Bishop. Ce score, largement utilisé en obstétrique, synthétise cinq paramètres du col et de la présentation fœtale : dilatation, effacement (longueur), consistance (souple, moyenne, ferme), position (postérieur, médian, antérieur) et hauteur de la tête du bébé par rapport aux épines sciatiques. Plus le score est élevé, plus le col est considéré comme favorable à un accouchement vaginal spontané ou à un déclenchement simple.
En pratique, un score de Bishop inférieur à 6‑7 signale un col « défavorable » et justifie le recours à une méthode de maturation cervicale avant d’envisager une rupture artificielle des membranes ou une perfusion d’ocytocine seule. C’est précisément dans cette zone de score bas que le ballonnet trouve tout son intérêt, en aidant le col à gagner progressivement plusieurs points. À l’inverse, si le score de Bishop est déjà élevé, d’autres options, comme le déclenchement par ocytocine intraveineuse, seront plutôt privilégiées.
Lors de cet examen préalable, la sage‑femme ou l’obstétricien réalise également un monitoring fœtal (cardiotocographie) afin de vérifier que le bébé tolère bien la fin de grossesse et qu’aucun signe de souffrance aigüe n’est présent. Cet état des lieux initial sert ensuite de référence pour interpréter les changements survenant après la pose du ballonnet.
Technique d’insertion du ballonnet par voie vaginale sous spéculum
La pose du ballonnet cervical suit un protocole rigoureux, mais relativement court, généralement de l’ordre de 5 à 10 minutes. La patiente est installée en position gynécologique, comme pour un examen classique. Après une antisepsie soigneuse de la vulve et du vagin, le professionnel introduit un spéculum pour visualiser le col de l’utérus. Cette étape peut rappeler un frottis, avec une sensation de pression modérée dans le bassin.
Le cathéter à ballonnet (Foley ou double ballon type Cook) est ensuite glissé délicatement à travers l’orifice cervical interne. L’opérateur s’assure que l’extrémité du ballonnet simple est bien positionnée au‑delà du col, dans le segment inférieur utérin, ou que les deux ballons du dispositif Cook sont correctement situés de part et d’autre du col. L’ensemble de la manipulation est réalisé avec des gants stériles, dans une atmosphère contrôlée, pour minimiser le risque infectieux.
Pour beaucoup de femmes, cette phase d’insertion est surtout ressentie comme un inconfort transitoire, avec parfois des crampes comparables à celles de règles un peu fortes. La communication avec la sage‑femme, la respiration lente et profonde et, si besoin, la prise préalable d’un antalgique simple permettent souvent de mieux vivre ce temps technique. Vous pouvez à tout moment signaler une douleur excessive : l’équipe adaptera alors ses gestes.
Gonflage progressif du ballonnet avec sérum physiologique stérile
Une fois la sonde correctement positionnée, vient l’étape du gonflage progressif des ballonnets avec du sérum physiologique stérile. Pour un cathéter de Foley, on injecte généralement 30 à 50 ml de sérum dans le ballon unique, jusqu’à ressentir une légère résistance signant une bonne mise en tension. Pour un ballonnet double, chaque ballon (utérin et vaginal) est gonflé séparément, par paliers, souvent autour de 40 ml chacun selon les recommandations du fabricant et du protocole de la maternité.
Ce gonflage par étapes permet de contrôler finement le niveau de pression appliqué sur le col utérin et d’ajuster si la patiente ressent une gêne importante. On peut comparer ce processus à celui d’un coussin gonflable que l’on remplit progressivement : l’objectif n’est pas de le surcharger, mais de trouver le volume juste qui assure un contact efficace sans douleur excessive. En cas d’inconfort marqué, il est toujours possible de retirer un peu de sérum pour diminuer la pression.
Après le gonflage, le spéculum est retiré et un toucher vaginal de contrôle peut être réalisé pour vérifier la position du dispositif. Un monitoring fœtal est ensuite mis en place pendant au moins 20 à 30 minutes, afin de s’assurer que le bébé supporte bien la procédure et que l’utérus ne se met pas d’emblée en hyperactivité contractile.
Fixation externe et traction douce sur le dispositif
Pour optimiser l’effet mécanique du ballonnet sur le col, une traction douce et continue est parfois appliquée. Concrètement, l’extrémité externe du cathéter, qui sort du vagin, est légèrement tendue puis fixée à la cuisse de la patiente à l’aide d’un pansement ou d’un système de maintien. Cette traction maintient le ballonnet au contact de l’orifice cervical et renforce la pression exercée à chaque mouvement ou changement de position.
Les protocoles varient d’un établissement à l’autre : certaines équipes se contentent de la pression intrinsèque du ballon sans traction, d’autres préconisent une traction intermittente réalisée par la sage‑femme au moment des contrôles. L’objectif reste le même : favoriser un effet de palier sur le col, en le sollicitant doucement mais de manière constante, un peu comme on étire progressivement un muscle pour gagner en souplesse.
Une fois la sonde fixée, la patiente peut généralement se rhabiller partiellement, se lever avec précaution et rejoindre sa chambre ou une salle de pré‑travail. L’équipe lui explique alors les consignes : signaler toute douleur inhabituelle, des saignements abondants, une perte franche de liquide clair évoquant la rupture de la poche des eaux ou une diminution des mouvements fœtaux.
Déroulement de la maturation cervicale sous monitoring
Durée moyenne de maintien du ballonnet selon les protocoles hospitaliers
La durée de maintien du ballonnet cervical dépend des protocoles hospitaliers et de la réponse individuelle de chaque patiente. Dans la plupart des maternités, le dispositif est laissé en place entre 6 et 12 heures, parfois jusqu’à 24 heures si la maturation cervicale est jugée insuffisante mais en progression. Certains protocoles prévoient un contrôle systématique au bout de 12 heures pour décider du retrait, même si le ballonnet n’est pas tombé spontanément.
Il est important de garder en tête que le but du ballonnet est d’abord de préparer le col, et non forcément de déclencher un travail actif en quelques heures. Chez certaines femmes, le travail débute rapidement après la pose, avec des contractions régulières et une dilatation effective. Chez d’autres, la maturation est plus lente : le col se ramollit, se raccourcit, s’ouvre de quelques centimètres, puis nécessite un relais par rupture artificielle des membranes et/ou perfusion d’ocytocine.
Dans les grandes séries publiées, une proportion significative de patientes entre en travail dans les 24 heures suivant la pose du ballonnet, mais la variabilité reste importante. Si vous vous demandez « Combien de temps cela va‑t‑il durer pour moi ? », la réponse honnête est que l’on ne peut le prédire exactement : l’équipe adaptera la conduite à tenir en fonction de l’évolution de votre col et du bien‑être de votre bébé.
Surveillance continue par cardiotocographie fœtale et monitorage utérin
Pendant la phase de maturation cervicale avec ballonnet, la sécurité materno‑fœtale repose sur une surveillance régulière, voire continue selon les contextes. La cardiotocographie (CTG) enregistre simultanément le rythme cardiaque du bébé et l’activité utérine. Un enregistrement est systématiquement réalisé après la pose, puis répété à intervalles réguliers (par exemple toutes les 4 à 6 heures), ou de manière continue si la situation l’exige (utérus cicatriciel, pathologie maternelle, anomalies initiales du tracé).
Ce monitoring permet de détecter précocement une hypertonie utérine (utérus contracté en permanence) ou des contractions trop rapprochées, qui pourraient compromettre l’oxygénation fœtale. Il offre aussi un suivi en temps réel du bien‑être du bébé à travers l’analyse de la variabilité du rythme cardiaque, des accélérations, des décélérations et de leur relation avec les contractions. En cas d’anomalie persistante, l’équipe peut décider d’interrompre la maturation mécanique, de retirer le ballonnet et de réévaluer la stratégie.
Parallèlement au monitoring électronique, la sage‑femme surveille l’état clinique de la mère : douleur, saignements, température, tension artérielle, mouvements fœtaux perçus. Cette vigilance conjointe, technologique et clinique, permet de sécuriser au mieux cette période d’attente active où le col se transforme progressivement.
Mobilité de la patiente et gestion de la douleur pendant la maturation
Contrairement à ce que l’on pourrait imaginer, la présence d’un ballonnet cervical n’impose pas forcément l’immobilité au lit. Dans de nombreux services, la patiente est encouragée à marcher dans les couloirs, à s’asseoir sur un ballon de grossesse, à changer régulièrement de position. Cette mobilité favorise la descente de la présentation fœtale et potentialise l’effet mécanique du dispositif sur le col, un peu comme si l’on accentuait légèrement la pression exercée sur une porte semi‑entrouverte.
La gestion de la douleur pendant cette phase de maturation repose le plus souvent sur des mesures simples : antalgiques de palier 1 (paracétamol), relaxation, respiration contrôlée, douche chaude si le contexte le permet. Certaines femmes ne ressentent qu’une gêne diffuse, d’autres décrivent des douleurs de règles plus franches ou des contractions irrégulières. La péridurale n’est généralement pas mise en place à ce stade, sauf si un travail actif est déjà déclenché et que la patiente le souhaite.
Il est essentiel que vous puissiez exprimer votre ressenti tout au long du processus : une douleur qui s’intensifie brutalement, des saignements abondants ou un malaise inhabituel doivent être immédiatement signalés. L’équipe adaptera alors sa prise en charge, quitte à retirer le ballonnet et à revoir la stratégie d’induction du travail.
Critères d’expulsion spontanée du ballonnet et évaluation cervicale
L’un des grands avantages du déclenchement par ballonnet est la possibilité d’expulsion spontanée du dispositif lorsque le col a suffisamment travaillé. En pratique, lorsque la dilatation atteint environ 3 à 4 cm, le ballon ne peut plus rester en place et glisse naturellement vers le vagin, puis à l’extérieur. Beaucoup de patientes rapportent ne presque rien sentir, découvrant le ballonnet dans la protection hygiénique ou lors d’un passage aux toilettes.
La chute du ballonnet est généralement interprétée comme un signal favorable : le col est désormais plus mature, plus ouvert, et un accouchement par voie basse devient plus probable. La sage‑femme réalise alors un nouveau toucher vaginal pour préciser la dilatation, l’effacement et la position de la tête du bébé. Selon le contexte, elle pourra proposer de rompre artificiellement la poche des eaux ou d’installer une perfusion d’ocytocine pour amplifier les contractions et entrer dans une phase de travail actif.
Lorsque le ballonnet ne tombe pas de lui‑même au bout du délai prévu par le protocole (souvent 12 à 24 heures), il est simplement retiré par l’équipe. Le contenu est d’abord aspiré pour dégonfler les ballons, puis la sonde est retirée doucement par voie vaginale. Même en l’absence d’expulsion spontanée, il est fréquent que le col ait gagné en souplesse et en ouverture, ce qui facilitera les étapes ultérieures du déclenchement.
Association du ballonnet avec les prostaglandines ou l’ocytocine
Dans certaines situations, le déclenchement par ballonnet est utilisé en association avec des méthodes pharmacologiques, notamment les prostaglandines ou l’ocytocine. L’objectif de cette combinaison est de profiter à la fois de l’action mécanique du dispositif et de l’effet biologique des hormones de synthèse, tout en modulant les doses pour limiter les risques. Par exemple, une maturation initiale par ballonnet peut être suivie d’un tampon vaginal de prostaglandines si le col reste très peu dilaté, ou d’une perfusion d’ocytocine dès que la dilatation atteint 3 à 4 cm.
Les recommandations du CNGOF et les méta‑analyses Cochrane évoquent ces stratégies combinées, en précisant qu’elles doivent s’accompagner d’une surveillance rapprochée du rythme cardiaque fœtal et des contractions. L’usage simultané de plusieurs méthodes augmentant la probabilité de contractions efficaces, il est indispensable d’ajuster finement les doses et de rester prêt à interrompre l’une des composantes en cas d’hyperstimulation ou d’anomalie du tracé.
Chez les femmes présentant un utérus cicatriciel, l’association ballonnet–ocytocine est parfois privilégiée à la place des prostaglandines, jugées plus à risque d’hypercinésie. Là encore, tout est question de personnalisation : le choix de combiner ou non les outils dépend du motif du déclenchement, de l’état du col, des antécédents obstétricaux et du niveau de risque global.
Efficacité du déclenchement mécanique selon les études JAMA et cochrane
La place du ballonnet dans les protocoles de déclenchement ne repose pas uniquement sur l’expérience clinique : elle est également étayée par de nombreuses études randomisées et des méta‑analyses. Les synthèses publiées dans des revues comme JAMA, ainsi que les revues systématiques Cochrane, comparent la maturation mécanique (ballonnet simple ou double) aux prostaglandines vaginales en termes de taux d’accouchement par voie basse, de délais jusqu’à l’accouchement et de complications materno‑fœtales.
Globalement, ces travaux montrent que le déclenchement mécanique par ballonnet offre une efficacité comparable aux prostaglandines pour obtenir un accouchement par voie basse dans les 24 à 48 heures suivant l’induction, en particulier lorsque le score de Bishop initial est bas. Autrement dit, choisir un ballonnet plutôt qu’un gel ou un tampon de prostaglandines ne réduit pas les chances de naissance par voie vaginale, dès lors que les indications sont bien posées et les protocoles respectés.
L’un des points clés mis en avant par les études est le profil de sécurité du ballonnet, notamment vis‑à‑vis de l’hyperstimulation utérine et des anomalies du rythme cardiaque fœtal. Les méta‑analyses retrouvent en effet un risque significativement plus faible d’hypercinésie et, par conséquent, un recours moindre aux interventions d’urgence liées à une souffrance fœtale aiguë. Cette différence est particulièrement importante chez les patientes à risque, comme celles ayant un utérus cicatriciel.
La contrepartie souvent observée est un délai parfois un peu plus long avant l’entrée en travail actif par rapport à certaines prostaglandines. Cependant, pour beaucoup de femmes et de praticiens, ce temps supplémentaire est acceptable au regard du bénéfice en termes de tolérance maternelle et fœtale. En résumé, les données de la littérature confirment que le ballonnet constitue une option solide, efficace et sûre dans la panoplie des méthodes de déclenchement du travail.
Complications potentielles et gestion des situations d’urgence
Risque infectieux et prophylaxie antibiotique selon les recommandations CNGOF
Le principal risque théorique associé à l’insertion d’un dispositif dans le col et le vagin est le risque infectieux. En pratique, lorsque les règles d’asepsie sont strictement respectées (matériel stérile, antisepsie rigoureuse, durée de pose limitée), les études rapportent un taux faible d’infections maternelles ou néonatales attribuables au ballonnet. Les recommandations du CNGOF ne préconisent pas une antibioprophylaxie systématique pour toutes les patientes, mais invitent à adapter la stratégie en fonction du contexte clinique.
Par exemple, une femme porteuse d’un streptocoque du groupe B (SGB) bénéficie déjà d’une antibioprophylaxie intraveineuse au moment du travail, indépendamment de la méthode de déclenchement choisie. Dans d’autres situations à risque accru (rupture prématurée prolongée des membranes, antécédent d’infection génitale récente), l’équipe pourra décider d’une couverture antibiotique plus large. L’important est de surveiller l’apparition de fièvre maternelle, de douleurs utérines anormales ou de pertes vaginales nauséabondes, signes potentiels d’infection.
En cas de suspicion d’infection, la conduite à tenir repose sur le retrait immédiat du ballonnet, la mise en route ou l’adaptation d’un traitement antibiotique et une réévaluation obstétricale complète (monitoring fœtal, biologie, examen clinique). Là encore, l’un des atouts du déclenchement mécanique est sa réversibilité : il suffit de dégonfler et retirer la sonde pour supprimer la source potentielle d’irritation locale.
Rupture prématurée des membranes pendant la procédure
La pose d’un ballonnet, en particulier lorsqu’elle s’accompagne d’un décollement partiel des membranes, peut parfois entraîner une rupture prématurée de la poche des eaux. Ce n’est pas toujours une complication en soi : dans certains protocoles, la rupture des membranes est même recherchée à un stade avancé de la maturation pour accélérer le travail. Toutefois, lorsqu’elle survient très précocement, avec un col encore peu modifié, elle modifie la conduite à tenir.
En cas de rupture des membranes pendant la procédure, l’équipe évalue d’abord la couleur et la quantité de liquide amniotique, ainsi que la tolérance fœtale sur le monitoring. Si le liquide est clair et le tracé rassurant, le ballonnet peut parfois être laissé en place quelques heures supplémentaires, selon les habitudes de la maternité. Dans d’autres cas, il est retiré, et le protocole d’induction est poursuivi par d’autres moyens (ocytocine, prostaglandines, selon les contre‑indications).
Lorsque le liquide est méconial dense, ou si la rupture est associée à une anomalie du rythme cardiaque fœtal, la situation devient plus urgente : une prise en charge en salle de naissance, avec surveillance continue et discussion rapide sur la meilleure voie d’accouchement, s’impose. Là encore, le maître mot reste l’adaptation : chaque rupture de membranes pendant un déclenchement par ballonnet nécessite une évaluation individualisée.
Hypertonie utérine et anomalies du rythme cardiaque fœtal
Même si le ballonnet est réputé moins pourvoyeur d’hypertonie utérine que les prostaglandines, cette complication reste possible, en particulier lorsque le dispositif est associé à une perfusion d’ocytocine ou à d’autres méthodes d’induction. L’hypertonie se traduit par un utérus contracté en permanence, sans phase de relâchement, ou par des contractions très rapprochées, laissant peu de temps au bébé pour se réoxygéner entre deux pics de pression.
Les premières alertes sont souvent détectées sur le monitoring fœtal : décélérations répétées du rythme cardiaque, variabilité diminuée, tracé non réactif. Devant ce tableau, l’équipe réagit rapidement : arrêt de l’ocytocine s’il y en a, mise en position latérale gauche de la mère, oxygénothérapie, hydratation, et si besoin retrait du ballonnet pour diminuer la stimulation mécanique. Dans certains cas, un traitement médicamenteux tocolytique peut être administré pour relâcher l’utérus.
Si, malgré ces mesures, les anomalies du rythme cardiaque fœtal persistent ou s’aggravent, une extraction rapide (forceps, ventouse ou césarienne selon la dilatation et la station de la tête) peut être nécessaire pour protéger le bébé. Ces situations restent heureusement peu fréquentes avec le déclenchement mécanique seul, mais elles illustrent l’importance d’une surveillance étroite et d’une équipe prête à intervenir. En étant bien informée des risques, aussi rares soient‑ils, vous pouvez aborder cette méthode de déclenchement avec un regard plus lucide et confiant, en sachant que chaque étape est encadrée par des protocoles éprouvés.